Анализ спермы - как прочитать результаты? - Полмедис - Вроцлавская Клиника

Анализ спермы является одним из основных диагностических тестов при бесплодии. Около 30-40% причин бесплодия - снижение качества спермы. Что скрывается под словом качество спермы? Как посмотреть на результат спермы и как его интерпретировать. В статье описываются не отдельные параметры и их стандарты, а их значение.
Цель анализа спермы состоит не в том, чтобы определить, является ли данный человек фертильным или нет, а в том, чтобы определить шансы (вероятности) забеременеть с данными параметрами спермы наряду с другими детерминантами (история болезни, гормональные тесты и т. Д.). В 80-х годах прошлого века (около 30 лет назад) более низкая концентрация сперматозоидов в сперме считалась равной 80 млн / мл, с 1992 года она составляла 20 млн / мл, а с 2010 года по настоящее время - 15 млн / мл. Аналогичным образом изменились нормы других параметров спермы. Это следует понимать так, что 90% мужчин, у которых была обнаружена, например, концентрация сперматозоидов в сперме более 15 млн / мл, не сообщали о бесплодии, вызванном мужским фактором. Или иначе, если концентрация сперматозоидов ниже 15 млн / мл, вероятность наступления беременности ниже. Есть графики, показывающие, сколько месяцев регулярной половой беременности произошло с данной концентрацией спермы. Как правило, чем слабее качество спермы, тем позже наступает время беременности, увеличивается время попыток. потому что в данное время шансы на беременность будут меньше. С точки зрения статистического анализа, даже при очень слабых результатах анализа спермы, беременность наступит, например, через 40 лет, что, конечно, нереально по другим причинам.
На протяжении многих лет оценивали различные параметры спермы, чтобы выяснить, какие из них наиболее тесно связаны с фертильностью мужчины. Хотя у некоторых, вероятно, нет большой связи с фертильностью, они могут указывать на различные отклонения. Примером этого является оценка концентрации лейкоцитов в сперме. Если концентрация лейкоцитов в сперме превышает 1 млн / мл, это может указывать на инфекцию, но это не обязательно. В свою очередь, было время, когда элементом оценки качества спермы было определение уменьшения доли подвижной спермы во времени. Сегодня такая оценка не проводится, поскольку нет корреляции между этим параметром и рождаемостью.
Со временем была создана панель параметров, которая должна содержать анализ спермы. Также было обнаружено, что в определенных обстоятельствах результаты анализа спермы данного мужчины различны, например, в ситуации, когда время полового воздержания было другим. Следовательно, с целью стандартизации считалось, что период полового воздержания должен составлять 3-5 дней. Этот период не связан с тем, что более короткий или более длительный период воздержания приводит к ухудшению результатов теста. Эта ложная точка зрения иногда вызывает ненужную сексуальную неприязнь, чтобы улучшить сперму, и мешает отношениям между партнерами. Существуют исследования, показывающие, что при худших параметрах спермы более короткое время воздержания означает, что сперма лучше. Существует множество других факторов, определяющих результат анализа спермы. Процесс сперматогенеза (образование сперматозоидов) составляет 3 месяца. Недавние инфекции, злоупотребление алкоголем, использование даже случайной деменции также приводят к ухудшению результата анализа спермы. Таким образом, чтобы полностью стандартизировать анализ спермы, необходимо принять во внимание ряд других обстоятельств, а не только период полового воздержания.
Таким образом, результат анализа спермы не следует рассматривать категорически в смысле бесплодия или плохого состояния здоровья. Это связано не только со статистической природой стандартов, но и с техникой анализа спермы. Эта методика указывает на то, что полученные значения являются лишь некоторым приближением. Увеличение концентрации спермы или других параметров анализа спермы на 10-15% не указывает на ее улучшение, но попадает в пределы погрешности измерения.
Пары уделяют большое внимание конкретным цифрам и описаниям определенных параметров спермы, не понимая, что они являются только результатом оценки выборочных образцов от общего донорства сперматозоидов. Никто не считает и не оценивает тысячи сперматозоидов, только 100 или 200 сперматозоидов. Общее правило состоит в том, что под микроскопом анализируются два образца с минимум 100 сперматозоидами или двумя полями зрения. Существуют таблицы, показывающие, насколько эти два образца могут различаться, чтобы сделать вывод о том, что полученные результаты являются репрезентативными. Если разница превышает значение, указанное в таблице, готовая проба спермы должна быть переоценена. Например, при оценке процента подвижных сперматозоидов были получены результаты двух анализов одной и той же спермы: 10% и 16%. В среднем это 13%. Статистические таблицы показывают, что для 13% две выборки не могут отличаться более чем на 7%. Поскольку в данном случае разница между двумя анализами составляет 6% (16% минус 10%), можно считать, что среднее значение 13% является достоверным. Однако если в одном анализе было получено 9%, а во втором - 17% (далее - 13%), разница в 8% (выше нормы 7) означает, что полученное среднее не может считаться надежным. В целом, результат показывает, что оцениваемый параметр составляет плюс или минус 15% от полученного значения. Это также относится к другим числовым параметрам для оценки спермы.
В настоящее время компьютерный анализ спермы проводится в специализированных центрах. Компьютерное тестирование ничем не лучше ручного тестирования, но оно выполняется быстрее. Используются разные системы разных компаний. Не лаборант, а компьютерная сперма считает сперму ярким полем на темном фоне. Конечно, компьютер может ошибаться. Важно правильно подготовить препарат и установить оптику, которая, однако, не заменяет проверку лаборантом. Компьютерная система определяет объем, на который рассчитывается количество сперматозоидов. Это микропузырьки. Чтобы определить количество сперматозоидов в 1 мл, полученное количество сперматозоидов в измеренном микрообъеме умножают, то есть умножают в 100 000-300 000 раз. Таким образом, еще 3 сперматозоида в поле зрения, в зависимости от метода, примерно на 300 000-1 млн. Больше спермы в 1 мл. , Поэтому теоретически было бы лучше судить о количестве сперматозоидов в наибольшем объеме, чтобы умножить количество раз наименьшее количество. Но тогда ошибка в подсчете сперматозоидов возрастает (одна может быть под другой)
Эти проблемы проиллюстрированы в следующем результате исследования.
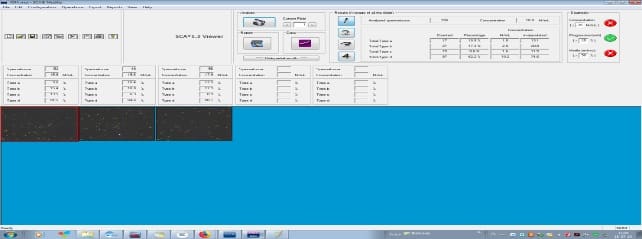
При исследовании трех образцов получены различные концентрации с результатами от 15,6 млн / мл до 17,9 млн / мл. В первом примере процент сперматозоидов с движением аибов составляет 25% (что определенно ниже нормы в 32%), в то время как в последнем примере результат почти правильный - 31,4%.
Несмотря на неверный результат теста (уменьшенный процент сперматозоидов в прогрессивном движении), этот пациент и его партнер смогли забеременеть естественным путем без какого-либо лечения, после полутора лет их усилий.
Оценка результатов теста на сперму
Как упоминалось выше, целью анализа спермы является оценка вероятности беременности в определенный момент беременности. Прежде всего, следует оценить качество анализа спермы и учитывать, что реальные значения, приведенные в результате, составляют плюс или минус 15%. Проверьте, есть ли какие-либо противоречия или редкие схождения в результате. Если в результате написано, что продолжительность жизни составляет 50% (жизнеспособность - это процент живой, а не спонтанной спермы), а процент подвижной спермы - 60%, результат ненадежен. Если 60% сперматозоидов показали движение, то они должны были быть живыми. Если концентрация сперматозоидов очень низкая, значительно сниженный процент подвижных сперматозоидов редко имеет нормальную структуру. 30% сперматозоидов с правильной структурой в этом случае должны вызывать подозрения, хотя, конечно, это может произойти. Наконец, в-третьих, не следует ставить диагнозы на основании одного результата, в частности, если он неверен.
Неважно, если нарушение касается концентрации или мобильности. Пониженные параметры указывают на то, что процесс сперматогенеза является ненормальным. Высокая концентрация спермы не компенсирует плохую подвижность. Наиболее спорным является оценка морфологии сперматозоидов. Это очень субъективно. Методика тестирования приводит к тому, что 2 или 3 сперматозоида считаются нормальными или не определяет, является ли результат теста правильным для морфологии сперматозоидов.
Однако самое главное, что результат анализа спермы станет дополнительным элементом в оценке фертильности. Это правда, что он в наибольшей степени определяет коэффициент рождаемости. Тем не менее, трудно исключить мужской фактор, если у женщины двое детей от других отношений, а ее партнер имеет правильный результат анализа спермы и не имеет детей, хотя он безуспешно пытался в других отношениях. Не отличается оценка плодовитости мужчин с аналогичными, слегка сниженными показателями, у которых один имеет ребенка, а другой нет, страдает многочисленными заболеваниями и перенес эпидемический паротит в возрасте 14 лет.
Расширенный анализ спермы.
Как упомянуто выше, новые параметры теста спермы все еще ищутся. Большие надежды на функциональные тесты, оценивающие взаимодействия сперматозоидов, были высокими. Была исследована возможность сочетания сперматозоидов из яйцеклетки, размер акросомальной реакции, содержание в сперме различных элементов и химических соединений. Однако они не вошли в повседневную практику. Другие, несмотря на большие сомнения относительно их связи с фертильностью, выполняются довольно часто. К ним относятся тест на проникновение в цервикальную слизь, оценка зрелости сперматозоидов на основе соединения сперматозоидов с гиалуроном и антиспермальные антитела. В последние годы оценка морфологии сперматозоидов при очень большом увеличении (примерно в 6000 раз больше MSOME) и фрагментации ДНК сперматозоидов становилась все более и более распространенной. Результаты серьезных научных исследований с точки зрения полезности этих тестов для оценки качества спермы являются противоречивыми. Вероятно, это связано с тем, что используются разные методы исследования и устройства, другой метод статистического анализа. Существуют мнения, что результаты этих исследований указывают на необходимость использования определенных методов процедур экстракорпорального оплодотворения или низкой эффективности, например, внутриматочной инсеминации. Это действительно время, которое покажет.
Они не являются дешевыми тестами, и их реализация часто предполагает дополнительные расходы, связанные с предлагаемыми дополнительными процедурами во время лечения методами вспомогательной репродукции с целью повышения их эффективности. Если мы добавим повышение эффективности любых дополнительных процедур, предлагаемых рынком (каждая на несколько процентов), их применение фактически приведет к значительному увеличению эффективности, а это не так.
Похожие
Как бесплатно бросить курить15 ноября 2018 мировое сообщество отмечает Международный день отказа от курения. В этот день специалисты по общественному здоровью призывают курильщиков бросать курить, а власть - принимать эффективные антитабачные законы. В Украине ежедневно курит 7,2 миллиона взрослых одновременно 62,5% из них хотят избавиться табачной зависимости. Вместе с тем, процент тех, кто действительно бросает курить навсегда, к сожалению, невелик. Для того, чтобы повысить Как правильно выбрать и как использовать ортопедические мячи? »Mobilex
Один или два мяча для ходьбы? Локоть или подмышку? Неправильные костыли с навесным или фиксированным зажимом? С широким или узким входом? С мягкой анатомической хваткой или нет? Или, может быть, другие ортопедические мячи используются зимой, а другие летом? Как их регулировать и правильно ходить на костылях? Эти и многие другие вопросы обычно ложатся на уста пациентов, пельмени
Кто сказал, что пицца самая распространенная обеденный блюдо студентов, офисных работников и программистов? Может быть это так, но не у нас. Пельмени едят все и всегда, самый универсальный продукт, доступный везде и готовится очень быстро. Отваренные изделия из теста с мясной начинкой внутри, круглые и свернутые в виде «уши», или похожи на вареники, но маленькие. Их называют пельмени, причем о происхождении термина спорят все и давно. Подобные слова и термины встречаются у народов, Как освежить мебель
Вы когда-нибудь задумывались об обновлении предмета мебели? Желая быть в гармонии с окружающей средой и - когда речь заходит о многих из нас - плотно сжимая наш кошелек, мы можем выбрать хороший способ придать новый вид старым объектам и даже добавить свет в комнату. Посмотрим правде в глаза! Кто из вас хочет выбросить сотни и, может быть, тысячи злотых за Что такое парапроктит и как его лечить
Фото: wofwom.com Прямую кишку окружает небольшое количество жировой ткани - биляпрямокишковои клетчатки. Ее воспаление инфекционного характера называют парапроктит. Парапроктит бывает острый и хронический, пишет Lady.tochka.net. Острый парапроктит - крайне неприятное заболевание, возникающее при развитии Проблемы с концентрацией. Как сосредоточиться?
Раскраски для взрослых, развлечения в «точках соединения», физические упражнения, медитация - у этих недавно модных способов сосредоточения есть один главный недостаток. Они требуют времени, которого нам не хватает, среди прочего, именно потому, что мы не можем сосредоточиться на работе и делать это быстрее. Однако есть способы сфокусировать внимание, которые не требуют от нас дополнительного времени, а лишь меняют подход к задачам, которые нас ждут. Как лучше всего добраться от Londinium до Isca Dumnoniorum через освежающий и восстановительный пит-стоп в Aquae Sul...
Как лучше всего добраться от Londinium до Isca Dumnoniorum через освежающий и восстановительный пит-стоп в Aquae Sulis? Если вам никогда не приходило в голову таких вопросов, возможно, ваше предыдущее воплощение не было таким хорошо осведомленным о здоровье человеком в римской Британии. Но если, как и я, этот вопрос является одним из многих в своем роде, который не дает вам спать по ночам, наконец-то есть карта, которая удовлетворит все ваши потребности. Как организовать детский душ?
Такое событие, как детский душ до недавнего времени, можно было увидеть только в фильмах, связанных с англо-американской культурой, где будущим мамам давали сотни подарков. Постепенно этот обычай встречается и в нашей стране. Но что такое детский душ на самом деле? Как организовать такую вечеринку для будущей мамы и какие подарки и аттракционы лучше для него? Вот ответы на эти основные вопросы. Что такое детский душ? Детский душ - это вечеринка, организованная для женщины, Я спал как андроид, с телефоном возле подушки
Два телефона, одно и то же приложение, разные результаты, странный звук, записанный ночью - вероятно, ночью я боролся с зомби или другими ночными туманами. По крайней мере, я знаю о - 3.36 утра, хотя только один телефонный звонок зарегистрировал его. Смартфоны не для всего, и хотя многие люди пытаются очаровать реальность и использовать приложение для измерения частоты сердечных сокращений на основе приложения с помощью камеры и лампы, измерять свои результаты Сильвеко, успокаивающий крем для глаз
В блоге есть два отзыва о продуктах Sylveco, о которых я писал легкий крем с морским кремом и легкий березовый крем , Я был в восторге от этих косметических средств, тем более, что они идеально подходили не только для цвета лица, но и для кожи вокруг глаз. Воодушевленный этими особенностями, я потянулся к другому продукту этой На море с детьми - как бороться с летними вирусами?
Настало время для нашего долгожданного отпуска на море. Мы часто беспокоимся о том, как это пройдет, если у нас будут маленькие дети. Ознакомьтесь с самыми распространенными вещами о детях на пляже и о том, как бороться с летними вирусами: 1. Прежде всего, нет никаких сомнений в инфекциях желудочно-кишечного тракта. Обычно через несколько дней после контакта с патогенным агентом у ребенка
Комментарии
Как я использовал крем и как я получил результаты?Как я использовал крем и как я получил результаты? Я использовал крем утром и вечером, так как продюсер заказал толстый слой ночью 😉 После месяца нанесения успокаивающего крема под глаза днем и ночью моя кожа вокруг глаз стала сухой. Я разочарован этим продуктом. И очень сильно. Использование крема не дало никакого эффекта. Он даже не увлажнил мою кожу, не говоря уже о разговорах о выравнивании теней под моими глазами. Отсюда краткий обзор - я ничего не делал со своим продуктом Как тогда поведет себя Рексио и как сможет Кора?
Как тогда поведет себя Рексио и как сможет Кора? Рексио может заинтересоваться новым знакомством на первом уроке, вести себя более спонтанно. Самоуверенность тренера является для него позитивным сигналом - в конце концов, он может быть идеальным боссом, которому стоит следовать. Молодой самец будет более охотно покидать проводника, и в этом нет предательства: в его характере принимают вызовы, изучают новые явления. Более осторожная сука требует более четкого представления Отпечаток на стопе - как от него избавиться?
Отпечаток на стопе - как от него избавиться? В ситуации, когда отпечатки невелики и не имеют склонности к рецидивам, вы можете легко удалить их в домашних условиях. Внимание! Как мозоли, так и костную мозоль не следует резать острым лезвием, таким как лезвие бритвы. Это может вызвать формирование раны и привести к инфекции. Другие способы избавиться от неприятных отпечатков: Наилучший результат достигается при наложении повязок на ночь. После КАК КОРМИТЬ ОДНУ БЕРЕМЕННОСТЬ И КАК ПИТАТЬ, ЧТОБЫ БЫТЬ ПИЩЕВОЙ?
КАК КОРМИТЬ ОДНУ БЕРЕМЕННОСТЬ И КАК ПИТАТЬ, ЧТОБЫ БЫТЬ ПИЩЕВОЙ? • Не менее 2/3 (~ 75%) ежедневного меню - сырые, растительные продукты! Это приносит жизнь, прана в клетках! • Рекомендую прочитать книгу Ферментативный фактор профессора Хироя Шиния • более красочный спектр и большее разнообразие фруктов и овощей для потребления • Всегда старайтесь, когда можно принимать сертифицированные БИО Я помню, как совсем недавно [потому что это было прошлым летом], когда я была беременна, я получала от вас сообщения в стиле: «Вы, Щенглива, как вы живете со своим животом?
Я помню, как совсем недавно [потому что это было прошлым летом], когда я была беременна, я получала от вас сообщения в стиле: «Вы, Щенглива, как вы живете со своим животом? Это третий триместр, верно? Жара, вероятно, сдавливает тебя, как лимон, и ты выглядишь так, будто не делаешь этого! " И в этот момент я входил со всей этой литанией. Я должен был как можно скорее сократить это заблуждение, что третий триместр добр ко мне. Ну, третий триместр во время первой и второй беременности был, Пожалуйста, например, как вы даете скидку на традиционный планшетный планшет и как вы хотите, чтобы он был "из коробки"?
Пожалуйста, например, как вы даете скидку на традиционный планшетный планшет и как вы хотите, чтобы он был "из коробки"? Это причина, почему готовый инструмент для микроклимата является решением; в общем слабительные средства для детей младшего возраста и особенно для детей должны быть готовы и простой способ их использования. Если продукт сочетает в себе все упомянутые атрибуты, он действительно поможет легче решить проблему запора у ребенка. Как лечить фолликулит?
Как лечить фолликулит? При бактериальном воспалении фолликулов терапия антибиотиками является наиболее распространенным методом. Кроме того, дерматолог назначает антимикробную мазь. Такие препараты наносятся локально 2-3 раза в день на пораженные участки кожи. Очень важно знать, что вы должны воздерживаться от любой депиляции во время лечения. Как предотвратить воспаление волосяного фолликула? Если лечение фолликулита завершено, следует помнить о профилактике. Сегодня употребление алкоголя чаще всего делается во время общественных встреч с друзьями или семьей, но как насчет других культур и как у нас сложилось отношение к алкоголю?
Сегодня употребление алкоголя чаще всего делается во время общественных встреч с друзьями или семьей, но как насчет других культур и как у нас сложилось отношение к алкоголю? Как это возможно, что зрелые, устоявшиеся женщины перестают думать о последствиях незащищенного секса?
Как это возможно, что зрелые, устоявшиеся женщины перестают думать о последствиях незащищенного секса? Все виноваты ... менопауза! Под особым надзором Опасности, связанные с поздняя беременность они касаются как ребенка, так и матери. Женщина должна постоянно находиться под медицинским наблюдением и проходить дополнительные Как долго я могу принять Q10?
Как долго я могу принять Q10? Q10 обычно считается очень безопасным веществом. Многолетние исследования более 5 лет и исследования с высокими суточными дозами показали, что принимать добавки Q10 в течение длительного времени безопасно. Кроме того, добавление Q10 не уменьшает выработку этого вещества организмом. После Все в вашей жизни сводится к тому, чтобы пытаться завести ребенка - даже до чего-то столь простого, как мы уедем на выходные или должны сэкономить наши деньги, если решим пойти на это?
Все в вашей жизни сводится к тому, чтобы пытаться завести ребенка - даже до чего-то столь простого, как мы уедем на выходные или должны сэкономить наши деньги, если решим пойти на это? » В конце концов, однажды за кофе у Кевина было «прозрение. Я просто подумал: «Вот оно, мы достигли конца пути». Они выбрали клинику в Праге, и им посоветовали попробовать внутрицитоплазматическую инъекцию сперматозоидов (ИКСИ), процесс, при котором одна сперма вводится непосредственно в яйцо.
Что скрывается под словом качество спермы?
Локоть или подмышку?
Неправильные костыли с навесным или фиксированным зажимом?
С широким или узким входом?
С мягкой анатомической хваткой или нет?
Или, может быть, другие ортопедические мячи используются зимой, а другие летом?
Как их регулировать и правильно ходить на костылях?
Как сосредоточиться?
Как лучше всего добраться от Londinium до Isca Dumnoniorum через освежающий и восстановительный пит-стоп в Aquae Sulis?
Как организовать детский душ?