ВИЧ-инфекция
Опубликовано: 23.10.2017ВИЧ-инфекция представляет собой заболевание, вызываемое вирусом иммунодефицита человека, характеризующееся синдромом приобретенного иммунодефицита, способствующего возникновению вторичных инфекций и злокачественных образований в связи с глубоким угнетением защитных свойство организма. Сегодня в мире отмечается пандемия ВИЧ-инфекции, заболеваемость населения планеты, в особенности стран Восточной Европы неуклонно растет.
Характеристика возбудителя
Вирус иммунодефицита человека ДНК-содержащий, относится к роду Lentivirus семейства Retroviridae. Различают два типа: ВИЧ-1 является основным возбудителем ВИЧ-инфекции, причиной пандемии, развития СПИД. ВИЧ-2 – малораспространенный тип, встречается в основном в Западной Африке. ВИЧ – нестойкий вирус, Быстро погибает вне организма носителя, чувствителен к воздействию температуры (снижает инфекционные свойства при температуре 56 °С, погибает через 10 минут при нагревании до 70-80 °С). Хорошо сохраняется в крови и ее препаратах, подготовленных для переливания. Антигенная структура вируса весьма изменчива.
Резервуаром и источником ВИЧ-инфекции является человек: страдающий СПИД и носитель. Природных резервуаров ВИЧ-1 не выявлено, есть мнение, что естественным хозяином в природе являются дикие шимпанзе. ВИЧ-2 переносится африканскими обезьянами. Восприимчивость к ВИЧ у других видов животных не отмечена. Вирус содержится в высоких концентрациях в крови, сперме, секрете вагинальных желез и менструальных выделениях. Может выделяться из женского молока, слюны, слезного секрета и ликвора, но эти биологические жидкости представляют меньшую эпидемиологическую опасность.
Как называется мужской врач по части и проблемам мужских половых органов?
Кто лечит различные заболевания половой сферы и бесплодие?
Кто может решать различные мужские проблемы?
И нужно ли ходить к такому врачу?
Ответы на эти вопросы необходимо знать обязательно, чтобы потом не решать, кому рассказать о симптомах и просить, о помощи.
Мужские проблемы
Хорошая потенцияне всегда является залогом отличного мужского здоровья. Поэтому, если в семье долгое время нет детей, необходимо обследовать не только женщину, но и мужчину. Как называется мужской врач, который занимается данной проблемой?
Если нарушения связаны с половой дисфункцией, слабой эрекцией, различными воспалениями и инфекциями половых органов, а также бесплодием, то необходимо обращаться к врачу андрологу. У него более узкая специализация, чем у уролога.
Как называется врач, который проверяет мужские половые органы?
Проверить половые органы у мужчины могут несколько врачей:
Уролог; Андролог; Дерматовенеролог.Но, чаще всего направление дают к одному. Первым кто может поставить диагноз будет хирург уролог. У остальных врачей узкая специализация.
Какие болезни лечит уролог?
Уролог занимается расширенной практикой. Он выявляет как мужские проблемы, так и занимается заболеваниями почек, предстательной железы.
Например, он может полечить
Пиелонефрит; Мочекаменную болезнь; Простатит; Аденому простат; Цистит; Фимоз; Уретрит; Инфекции, передающиеся половым путем; Опухоли доброкачественные яичек; Везикулит; Гидроцеле; Мужское бесплодие; Крипторхизм; Баланопостит.Инфекциями занимается врач дерматолог, а проблемами бесплодия — врач андролог, поэтому можно считать уролога более компетентным.
Если диагноз не выяснен точно, то первый визит можно нанести урологу, а потом он уже решит, кто будет лечить заболевание. Иногда проблема напрямую связана с импотенцией, то уролог направит к андрологу. При заболеваниях мочеполовой сферы уролог лечит сам, а заболевания типа гонореи, сифилиса и другие – компетенция дерматовенеролога.
Так как у мужчин все тесно связано, то причин появления проблемы импотенции может быть несколько. Например, частые циститы, заболевания венерического характера, плюс простатит, все это может протекать одновременно.
Для постановки диагноза могут понадобиться несколько специалистов, но, если их нет, то всегда выручит уролог.
Половые органы самок крупного рогатого скота. реферат
Вульва коров и буйволиц покрыта морщинистой кожей, дорсальный угол половой щели закругленный, а вентральный – острый и несколько свисает в области седалищных бугров. Клитор образован двумя сравнительно длинными кавернозными телами (у коров длиной до 12 см), заканчивающимися головкой.
Преддверие влагалища без резких границ переходит во влагалище, так как мочевой клапан у жвачных развит слабо. В боковых стенках расположены большие железы преддверия, открывающиеся в просвет правым и левым выводными протоками. Ниже, возле клитора, находятся отверстия слаборазвитых малых желез преддверия. У коров, как и у всех других животных, канал преддверия направлен снизу вверх и вперед. Это обстоятельство позволяет путем рассечения промежности значительно увеличить просвет наружных половых органов и облегчить этим хирургические манипуляции в полости преддверия, а иногда и во влагалище.
Слизистая влагалища образует много продольных складок. На вентральной стенке влагалища располагаются гартнеровы протоки (рудименты вольфовых каналов).
Матка рогатого скота относится к типу двурогих. Тело ее незначительной величины (у коров 2 – 6 см. в длину); оно не служит плодовместилищем, что дало повод ряду авторов отнести такую матку к особому типу двураздельных. Шейка матки резко обособлена как со стороны влагалища, так и со стороны матки. У коров шейка длиной до 12 см, отличается мощными циркулярными и сравнительно слабо выраженными продольными мышечными слоями, между которыми располагается хорошо развитый сосудистый слой. Слизистая -канала шейки образует мелкие продольные и крупные поперечные складки. (palma plicata); верхушки их направлены в сторону влагалища и обычно затрудняют катетеризацию полости матки. Задняя часть шейки с наружным отверстием в виде притупленного конуса выступает в полость влагалища на 2-4 см. Этот участок шейки как бы изрезан радиальными складками, различной величины. У телок складки ровные; у старых коров они могут быть гипертрофированы настолько, что напоминают по форме цветную капусту.
Основные инфекции, передающиеся половым путем
Ведь, учитывая широкую распространенность этих патологий в современном мире, никто не застрахован от посещения венеролога с рядом характерных симптомов.
Самыми распространенными инфекциями, передающимися половым путем, зачастую можно заразиться не только при сексуальном контакте. Какие есть пути заражения? Какие разновидности ЗППП диагностируются наиболее часто и какими из них можно заразиться при оральном сексе?
Многие считают, что основные пути передачи инфекций, передающихся половым путем – это самые разные сексуальные контакты.

Если опираться на название группы заболеваний, это верное мнение. Однако многие болезни передаются не только благодаря сексуальным связям.
Заразиться можно также:
парентерально (этот путь работает в том случае, если производится переливание крови или ее компонентов от больного человека к здоровому, также его реализация возможна при использовании нестерильного инструментария для проведения любых медицинских вмешательств, будь то инъекции или полноценные операции); в быту (существуют скрытые инфекции передающиеся половым путем , которые не дают выраженных симптомов, но больной распространяет возбудителей, которых можно подцепить, пользуясь одними средствами гигиены, столовыми приборами); трансплацентарно (некоторые инфекции способны проходить трансплацентарный барьер, воздействуя на развивающийся в материнской утробе плод и приводя к появлению симптомов болезни у новорожденного); при прохождении младенца через родовые пути (даже если заболевание не смогло проникнуть через трансплацентарный барьер, всегда сохраняется риск заражения ребенка во время его прохождения по родовым путям, когда плацента уже не обеспечивает защиту).

Помимо пути передачи, обозначенного в названии группы болезней, на практике наиболее часто реализуются трансплацентарный и парентеральный пути.
Кожные заболевания полового члена и их лечение
Как известно, все венерические заболевания крайне опасны, так как они нарушают половую деятельность. В особенности опасны кожные заболевания полового члена, так как они мешают нормальной половой деятельности мужчины. Кроме того, такие заболевания имеют способность перетекать от одного органа к другому, например, от пениса к яичкам или предстательной железе.

Основные кожные заболевания полового члена обычно проявляются внешне в виде покраснений, волдырей, язвочек и прочих видимых факторов. Внешние симптомы чаще всего и указывают на наличие инфекции в организме или отдельном органе.
Проявления заболевания полового члена
Главные видимые симптомы болезни головки полового члена обычно сообщают о следующих расстройствах организма:

Эти факторы указывают на видимые проявления заболеваний пениса. На головке полового члена могут возникнуть различные кожные недуги, протекающие очень часто с покраснениями, воспалениями, язвами и другими побочными проявлениями.
Заболевания кожи: описание основных болезней
Для того чтобы уметь ориентироваться самому в заболеваниях головки полового члена, необходимо знать основные заболевания и то, как они протекают. В нижеследующем списке сопоставлены визуальные признаки заболеваний полового члена с их описанием.


Лечение инфекций в гинекологии
В поле зрения гинеколога попадают следующие инфекционные заболевания: кандидоз (молочница), бактериальный вагиноз (гарднереллез), трихомониаз, гонорея, микоплазмоз, хламидиоз, уреаплазмоз, генитальный герпес, цитомегаловирус, вирус папилломы человека . Чаще всего половые заболевания передаются при половом контакте. Однако большая часть этих заболеваний может быть передано матерью ребенку при родах. Некоторые заболевания сразу вызывают осложнения у новорожденного (например, гонорея и хламидия, как правило, вызывают конъюнктивит), а некоторые просто живут и укореняются в организме (как микоплазма и уреаплазма) - см. " Влияние инфекций на роды ".
Прежде чем перейти к описанию этих заболеваний, хотелось бы сказать несколько слов об их лечении. В отличие от простуды, эти заболевания самостоятельно вылечить практически невозможно по нескольким причинам:
Схема лечения составляется индивидуально, в зависимости от степени тяжести заболевания и от количества сопутствующих заболеваний. Если вы задумали заняться самолечением, подумайте о том, что все эти инфекционные заболевания лечатся, как правило, очень тяжелыми антибиотиками, и помимо правильного их применения, необходимо подобрать лекарства, нейтрализующие негативное влияние этих антибиотиков на организм. В процессе самолечения можно легко получить новое заболевание, не вылечив старого. Курс лечения нередко требует корректировки, которую специалист осуществляет при очередном осмотре.Следует также отметить, что возможно повторное заражение половыми заболеваниями, поэтому если вы вылечитесь, а ваш партнер нет, то вы заразитесь снова. Следует также отметить, что у мужчин большее количество заболеваний протекает бессимптомно, чем у женщин. Поэтому при обнаружении у вас заболевания, вам необходимо сообщить об этом вашему партнеру и пролечиться вместе.
Половые инфекции у мужчин, их симптомы и лечение
Половые инфекции у мужчин развиваются в основном вследствие незащищенных половых контактов из-за проникновения в организм вирусов и бактерий. При хорошем иммунитете организма большинство подобных заболеваний имеет тенденцию к скрытому течению и обнаруживаются они во время скрининга или уже когда затрагивает другие органы, приводит к воспалению различной локализации (например, уретрит, простатит, везикулит, цистит, орхит, эпидидимит и др.) или, что более печально, преждевременной эякуляции, снижению эректильной функции, вплоть до импотенции и внекоторых случаях к бесплодию.
Распространенные половые инфекции у мужчин
Всего насчитывается несколько десятков половых инфекций, самыми распространенными из которых являются:
сифилис(возбудитель - Treponema Palidum) хламидиоз(возбудитель - Chlamydia trachomatis) гонорея или триппер (возбудитель - Neisseria Gonorrea) генитальный герпес(возбудитель - Herpes simplex virus 1 / 2 типа) трихомониаз(возбудитель - Trichomonas vaginalis) вирус папилломычеловека (возбудитель - HPV (ВПЧ)) гарднереллез (возбудитель - Gardnerella vaginalis) микоплазмоз(возбудитель - Mycoplasma genitalum / hominis) Цитомегаловирус (возбудитель - Cytomegalovirus) и другие.Все эти заболевания представляют серьезную угрозу не только для мужского организма, но и для организма его партнерши. На фоне длительного воспалительного процесса повреждаются здоровые клетки органов из которых происходит рост новых, но уже атипичных клеток, что является началом ракового заболевания.
Причины тянущих болей внизу живота у женщин, основные факторы, заболевания, цикличные боли
Многие заболевания у женщин нередко развиваются скрытно, годами не давая о себе знать. Даже такой симптом, как тянущие боли внизу живота, если женщин он беспокоит несильно, может не встревожить. Однако если слабая боль возникает постоянно, причем в определенном месте, имеются необычные выделения, то визит к врачу не стоит откладывать, дожидаясь осложнений. Возможно, играет роль физиологическое состояние женщины. Но иногда боль является сигналом серьезной болезни, требующей срочного обследования и лечения.

Факторы, влияющие на появление болевых ощущений
Тянущие боли возникают внизу живота обычно при патологических состояниях органов малого таза, в том числе матки и яичников (органические причины) или вследствие физиологических процессов, происходящих в организме женщины (функциональные причины). Чтобы установить диагноз патологии, симптомом которой является тянущая боль, необходимо знать ее точное местонахождение, интенсивность, является она постоянной или возникает периодически.
Органические факторы, способствующие возникновению боли
К таким факторам относятся:
заболевания матки и яичников (эндометрит, киста яичников, миома матки); половые инфекции; применение внутриматочной спирали; образование рубцов после хирургических операций; воспалительно-инфекционные болезни почек, мочевого пузыря (цистит, пиелонефрит), а также кишечника; патологии при беременности.Функциональные причины болей внизу живота
В этом случае тянущие боли появляются внизу живота из-за нарушения функций половых органов:
Альгодисменорея (состояние, связанное с неправильным положением или недоразвитием матки, повышенной чувствительностью), дисфункциональные маточные кровотечения и другие менструальные расстройства. Овуляторный синдром. Ноющая боль внизу живота при овуляции беспокоит женщину в течение нескольких часов после того, как фолликул рвется и яйцеклетка покидает его. Она может быть с какой-либо одной стороны (в зависимости от того, какой яичник, правый или левый, участвует в процессе). Иногда беспокоит одновременно с двух сторон. Это бывает, когда оба яичника вырабатывают яйцеклетки. При этом возможно наступление многоплодной беременности. Загиб матки, при котором возникает застой менструальной крови.Видео: Причины возникновения болей внизу живота. Недопустимость самолечения
Покраснение головки и крайней плоти: причины и лечение зуда головки у мужчин
Покраснение кожи полового члена или «баланит» является следствием изменений кожного покрова на кончике пениса. В большинстве случаев это касается участка крайней плоти и полового члена.
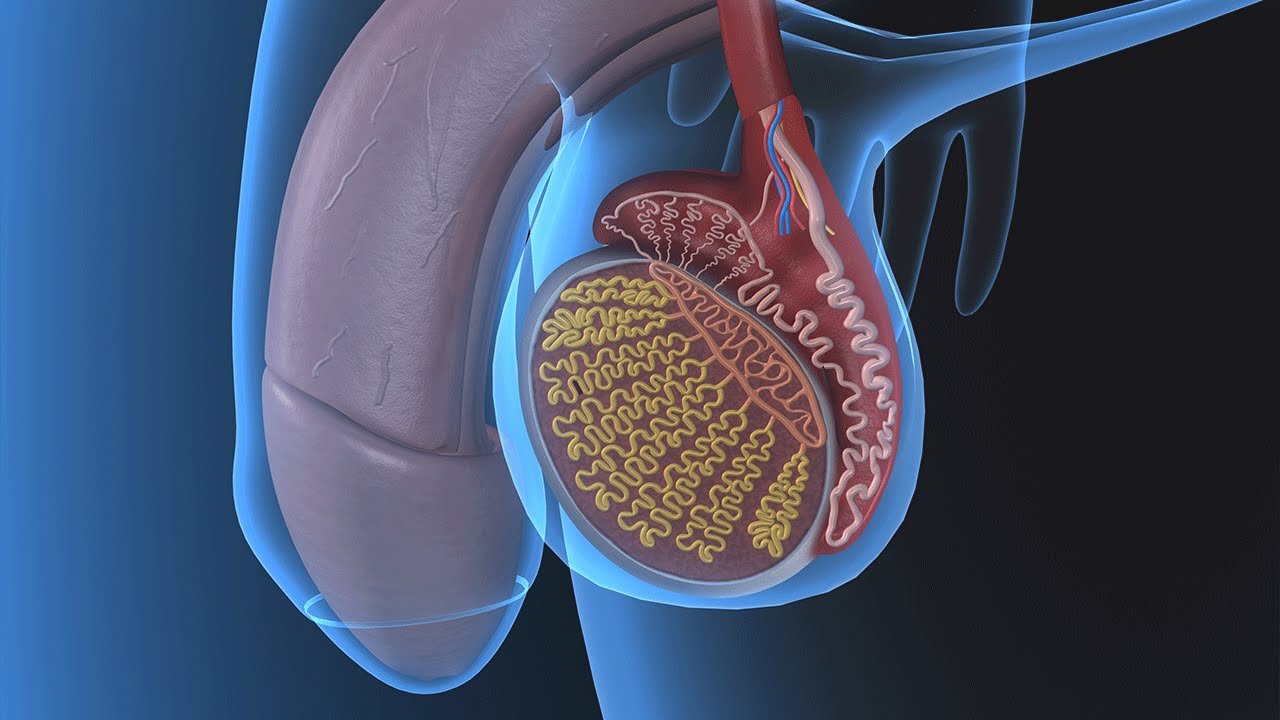
Характерные проявления
Баланит – болезнь, при которой головка полового члена воспаляется. Им страдает большое количество мужчин разных возрастов. Баланит поражает не только головку члена, но и крайнюю плоть, в таком случае болезнь называется баланопостит. Мужчины, делавшие обрезание крайней плоти, баланитом не страдают.
Баланопостит сопровождают постоянные неприятные ощущения в паховой области, а также боль при касании поражённых тканей, что делает невозможным совершение полового акта.
Баланит бывает разных видов и у каждого вида своя специфика, но все же данное воспаление имеет и общие симптомы – жжение, неприятный запах, чешется головка и покраснение . Следует подметить, что запущеннее баланита (воспаление головки) приводит к баланопоститу (воспалению крайней плоти).
Классификация
Зачастую речь идет о кратковременных неприятных симптомах, которые все же хорошо поддаются лечению
Данное воспаление несколько стадий развития:
Простой баланит – в этой стадии воспаляется головка и крайняя плоть. Появляется зуд, изредка сопутствуется выделением гноя. Эрозивный баланит – пораженная плоть начинает покрываться ранками. Гнойные выделения увеличиваются. Гангрнозный баланит – появляется лихорадка. Самочувствие больного ухудшается, появляется высокая температура. Крайняя плоть и головка полностью покрываются гнойными ранками, при этом появляется запах гнилого мяса. На месте заживших ранок остаются следы, которые долго не проходят.Медицинский портал. Каталог болезней - симптомы, диагностика, лечение заболеваний, в том числе детские болезни. Календарь беременности по неделям, отзывы о лекарствах, бесплатные консультации врачей и психологов. МедКруг.ru
Варикоз, или варикозное расширение вен, — это стойкое и необратимое расширение вен, препятствующее возвращению крови к сердцу. Чаще всего бывает варикозное расширение вен нижних конечностей. Оно связано с патологическими изменениями в венах, которые нарушают нормальный процесс кровообращения. Натуропаты рассказали о домашних средствах, помогающих бороться с варикозом.
В чем заключается грамотная подготовка к беременности, знают далеко не все. Мы расскажем о 5 самых распространенных стереотипах, с которыми сталкиваются женщины при планировании беременности, и о том, о каких простых правилах нужно помнить, готовясь к зачатию.
Врачи совершенно разной специализации твердят, что состояние полости рта – лучший показатель общего состояния здоровья пациента. И по неприятным симптомам, которые у вас возникают, можно понять намного больше, чем кажется на первый взгляд.
Есть ли что-то, помогающее вам просыпаться по утрам и ненавидеть будильник заодно всю жизнь? Мы знаем десять секретов, как научиться вставать с радостью и улыбкой, и готовы ими поделиться.
Анализ крови. Подготовка к сдаче анализа крови
Кровь сдается в утренние часы натощак (или в дневные и вечерние часы, спустя 4-5 часов после последнего приема пищи). За 1-2 дня до исследования исключить из рациона продукты с высоким содержанием жиров. Показатели крови могут существенно меняться в течение дня, поэтому рекомендуется все анализы сдавать в утренние часы. Накануне исследования (в течение 24 часов) исключить алкоголь, интенсивные физические нагрузки, прием лекарственных препаратов (по согласованию с врачом). За 1-2 часа до сдачи крови воздержаться от курения, не употреблять сок, чай, кофе, можно пить негазированную воду. Исключить физическое напряжение (бег, быстрый подъем по лестнице), эмоциональное возбуждение. За 15 минут до сдачи крови рекомендуется отдохнуть, успокоиться. Не следует сдавать кровь для лабораторного исследования сразу после физиотерапевтических процедур, инструментального обследования, рентгенологического и ультразвукового исследований, массажа и других медицинских процедур. При контроле лабораторных показателей в динамике рекомендуется проводить повторные исследования в одинаковых условиях – в одной лаборатории, сдавать кровь в одинаковое время суток и пр. Кровь для исследований нужно сдавать до начала приема лекарственных препаратов или не ранее, чем через 10 - 14 дней после их отмены. Для оценки контроля эффективности лечения любыми препаратами нужно проводить исследование спустя 7 – 14 дней после последнего приема препарата. Если Вы принимаете лекарства, обязательно предупредите об этом лечащего врача.
Общие правила применимы ко всем анализам, но для некоторых исследований требуется специальная подготовка и дополнительные ограничения.